Disturbi dell'umore
Cos'è l'umore?
È una tonalità affettivo-emotiva che colora, modula, accompagna ogni rappresentazione psichica.
È sempre legato al contesto in cui ci si trova, alle aspettative, all'esame di realtà soggettivo:
c'è uno scambio biunivoco tra umore ed eventi.
Come funziona a livello fisiologico?
L'umore oscilla tra due poli, euforia e tristezza (grafico a collina). L'umore si dice depresso quando esso si fissa sul polo della tristezza, senza più oscillare.
Il grafico contro-polare rappresenta invece la mania o ipomania.
Quando il tono dell'umore denota patologia?
La patologia dell'umore quindi si ha quando si ha un arresto della motricità dell'umore, sia statico che dinamico. Può essere legato all'ambiente o intrapsichico.
Arresto in uno stato di: Euforia = Mania; Tristezza = Depressione.
L'umore patologico non si muove o si muove in maniera totalmente indipendente rispetto agli eventi.
Cos'è la depressione?
Disturbo dell'umore fisso sul tono della tristezza, i cui vari sintomi possono essere:
• Pessimismo;• Anedonia – mancanza di entusiasmo e piacere rispetto alle attività che vengono svolte;
• Apatia – assenza di sentimenti e sensazioni;
• Astenia – mancanza di forza ed energia;
• Abulia – mancanza di voglia di fare cose e/o progettare attività;
• Ridotta autostima;
• Intenzioni suicide
• Deliri.
Ci sono alterazioni in negativo dei bisogni fisiologici fondamentali, tra cui l'insonnia terminale (risvegli molto precoci a causa dell'ipercortisolemia da stress).Il soggetto depresso perde funzioni anche sociali e personali.
Ciò determina un umore areattivo: non muta col mutare degli eventi, determinando:
• Irrimediabilità (il depresso guarda sempre al passato, a ciò che non si può cambiare);
• Mancanza di desiderio;
• Tendenza a generalizzare e rendere incontrovertibile una perdita (ho perso tutto, non una parte), sia essa reale o immaginaria.
Epidemiologia:
Nella depressione episodio = disturbo. La probabilità di avere un ulteriore episodio depressivo, una volta risolto il primo, sarà elevatissima rispetto a chi non l'ha mai avuto.
Su che modelli si basa la fissazione del tono dell'umore?
• dualistico, in cui la componente endogena è separata da quella reattiva;
• unitario, in cui le due componenti sono in relazione tra loro.
L'aspetto dimensionale della psichiatria fa intendere la malattia come un'estrema variazione della normalità (scuola di Aristotele), non dalla concezione che la malattia sia qualcosa che esiste in natura (Platone).
Secondo il DSM l'umore si divide in:
• disturbi unipolari, con umore fisso sul tono della tristezza / euforia;
• disturbo depressivo persistente (distimia);
• disturbi bipolari, in cui l'umore ondeggia tra la depressione e la mania;
• disturbo disforico premestruale
Diagnosi:
Il disturbo depressivo maggiore viene diagnosticato se appaiono 5 dei seguenti sintomi per 2 settimane, di cui 1 di questi 5 devono essere per forza i primi due, che sono:
• Umore depresso per la maggior parte del giorno quasi tutti i giorni, percepito dal paziente o dai suoi conoscenti/amici;
• Anedonia: diminuzione di interesse o piacere verso le attività di tutti i giorni;
• Mancanza di appetito e conseguente perdita di peso, anche aumento di peso;
• Insonnia o ipersonnia;
• Astenia: perdita di energia ed affaticabilità;
• Sensi di colpa, sentimenti di inutilità, pensieri ricorrenti di morte;
• Diminuzione della concentrazione, maggiore indecisione;
Ci può essere un episodio/disturbo depressivo SENZA essere depressi.
Il prototipo melancolico del paziente depresso è l'apatia, dove il soggetto non si sente neanche depresso, perché non sente niente.
Differenza depressione melancolica e depressione atipica, va bene tutto ed il contrario di tutto.
Gli specifiers di depressione atipica sono tanti, e tutti al contrario di tutti. Hanno una componente reattiva più facilmente rilevabile.
Il disturbo depressivo persistente ha gli stessi sintomi della depressione, ma cambiano temporalità, che è maggiore, ed intensità degli stimoli più bassa, cioè vanno dalle poche settimane a due anni ma sono meno potenti. È cronico ma meno intenso (paragone con disturbo d'ansia generalizzato). Diagnosi in due anni invece che due settimane. Non si può prescindere dal concetto di umore depresso perché la perdita di interesse per due anni determina la morte, due di sei sintomi. I sintomi sono sempre ribaltati sul sonno e sul cibo, poi inutilità, poca concentrazione, bassa autostima, astenia. Non si può stare più di due mesi senza appetito alterato e sonno alterato oltre all'umore depresso.
Il disturbo disforico pre-mestruale:
La donna in età fertile ha anche oscillazioni circamensili (ogni 28 giorni) rispetto alle oscillazioni circadiane.
Ha dei criteri in cui si può diagnosticare solo se i sintomi si manifestano dalla settimana prima del ciclo, per poi diventare deboli e poi nulli una volta che il ciclo inizia.
Questi sintomi sono divisi in due gruppi, almeno 5 di cui uno per entrambi i gruppi.
I sintomi sono: sbalzi di umore, irritabilità, senso di inutilità, ansia, tensione.
Secondo gruppo: ridotto interesse, difficoltà concentrazione, letargia astenia, alterazione appetito, alterazione sonno, sentirsi sopraffatti o fuori controllo.
Ci deve essere un quadro che combina stimoli di iperattivazione e quelli di depressione.
Suicidio
Tra i sintomi depressivi ci sono le idee di morte, specialmente la propria, a maggior ragione se si vede sistemi di potercela indurre da soli, nasce così l'intenzione suicidaria, che può essere strutturata (es. voler morire perché si sta male) o non strutturata (pensare di morire ma senza specificare come).Ideazione suicidaria: penso al suicidio con l'intento di farlo
Il suicidio si valuta con intenzionalità, suicidaria o dimostrativa, e l'esito, letale o non letale, e si verifica solo con intenzionalità suicidaria ed esito letale.
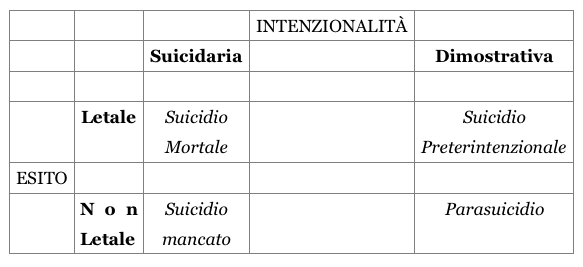
Suicidio preterintenzionale, quando non ci si vuole suicidare ma si fa un qualcosa che causa comunque la morte.
Suicidio mancato (es. defenestrazione tasso autolesivo con minor tasso di successo, e maggiori conseguenze a livello di qualità della vita).Parasuicidio, non c’è volontà di morire (es. ingestione di farmaci che non hanno DL50, tipo le BDZ).
Epidemiologia:
Il suicidio vero e proprio avviene maggiormente nei maschi, mentre il parasuicidio è più di radice femminile in età giovanile. Chi ci prova tende a rifarlo. Nel suicidio mortale, per gli uomini c’è un doppio picco in età giovanile ed avanzata
I disturbi bipolari
Episodi dove l’umore si sposta tra depressione e mania, per questo tali episodi si dicono anche ipomaniacali.Esistono due tipi diversi di concetti:
• falsi unipolari, hanno a che fare con aspetti clinici atipici per la diagnosi del disturbo.
• bipolari mascherati, che dopo uno o più episodi depressivi hanno una fase ipomaniaca o maniaca.
Ci sono degli indicatori clinici che ci danno un’idea se il paziente è bipolare o tendente all’unipolarità, e sono l’età di esordio (prima i bipolari che gli unipolari), episodi ricorrenti, risposta alle cure in maniera ipomaniacale/maniacale o stabilizzazione del tono dell’umore.
Tipo I: episodio maniacale franco, cioè basta soltanto la mania. Metà possono partire con la mania, metà con la depressione. L’altro polo può non esserci perché è un episodio così grave da richiedere per forza trattamento farmacologico. Ci sta quindi che non si arrivi temporalmente alla fase depressiva, si interviene prima.
Tipo II: episodio depressivo + episodio ipo-maniacale, l’esordio è sempre di tipo depressivo. Esordio con episodio di mania permette di diagnosticare subito il disturbo bipolare.
Tanti soggetti sono depressi fino a prova contraria (prova di mania, che cambia la diagnosi in soggetto pseudo-unipolare).
Anche la mania fa riferimento all’aspetto dimensionale, che si suddivide in tre stadi, tra i quali il primo fa riferimento all’episodio ipomaniacale e gli altri due alla mania.
Qualunque stadio deve essere precedente a quello dopo, ci si può fermare ad ogni stadio.
Definizioni di Carlson e Goodwin:
• Stadio I, Episodi Ipomaniacali: umore fisso sul polo dell’euforia, aumento dell’energia, dell’attività psicomotoria e della sicurezza in sé stessi, ma con una labilità maggiore dell’umore. Questo può portare a fare una serie di azioni rischiose che determinano un impatto sulla qualità della vita della persona e dell’ambiente che la circonda (es pensare di poter guidare l’auto meglio e rischiare incidenti = perdita di consapevolezza dei propri limiti). Con l’espansività si perde la paura del giudizio delle persone. Irritabilità legata a chi non è d’accordo con i comportamenti molesti messi in atto. Ridotto bisogno di dormire. Molto simile all’effetto della cocaina. • Stadio II, disforia con reazioni incongrue rispetto al contesto in cui ci si trova, con presenza di ostilità, rabbia e comportamento aggressivo con deragliamento dagli argomenti che si stanno trattando. Si entra già nel contesto della mania. La motricità aumentata è anche mentale (fuga delle idee). pensiero accelerato, che corre talmente tanto da far perdere alla persona la capacità di esprimere ciò che pensa Delirio (delusion) = grandiosità, ego, perdita limiti e convinzione con tipo persecutorio (invidia e gelosia). Sovrastimo le possibilità e non considero i rischi.
• Stadio III, perdita di contatti sociali e comportamenti grossolani, attacco di panico, fino ad arrivare ad allucinazioni su 1/3 dei pazienti. Questa è la fase più grave della mania.
Si passa sempre dall’episodio ipomaniacale prima di arrivare agli stadi II e III
Al II e III stadio ci possono essere sintomi caratteristici, come la disforia appunto, e l’aspetto patologico sta nel gonfiare l’ego -idee di grandiosità- a livelli esagerati fino a perdere i propri limiti e a comportarsi in maniera pericolosa.
Fino al DSM4 di distingueva bipolare II, con fase depressiva seguita poi da ipomania, dal bipolare I, in cui si manifestavano situazioni di mania.
Questo serviva a precisare che l’ipomania non è un disturbo, ma solo se viene associata ad episodi depressivi, generando così il disturbo bipolare.
Ciò su cui bisogna soffermarsi sono umore e stato energetico, con tutte le diverse features (caratteristiche) specifico del caso.
Secondo Kraepelin (1900 circa) i sintomi si distribuivano su tre aree della vita: umore, ideazione e comportamento. Questo studio fa nascere la teoria degli stati misti, in cui pazienti affermavano di avere sintomi appartenenti sia alla sfera depressiva che a quella maniacale.
Ciò può spiegare molto bene la soggettività psichiatrica dei soggetti.
Esempi di patologie derivanti dagli stati misti possono essere:• Depressione agitata, con umore e ideazione depresse, ma con un comportamento agitato, quindi senza astenia né apatia né abulia.
• Mania acinetica, con sintomi contrari alla depressione agitata.
La terapia della mania è una delle poche emergenze psichiatriche, cioè è necessario intervenire farmacologicamente TSO, anche violando la volontà del paziente, perché non si rende conto della sua condizione e del pericolo in cui mette sé e gli altri.
Ha un’efficacia molto elevata, 70% dei casi in 20-30 giorni e 90% in tempi più lunghi, ma bisogna prevenire ricadute perché sono episodi che possono ripresentarsi, motivo per cui la terapia deve essere seguita a vita.
I farmaci utilizzati sono gli antidepressivi, stabilizzanti del tono dell’umore, antipsicotici e BDZ, ma bisogna stare attenti ai potenziali effetti collaterali tra cui sedazione (solo BDZ ed antipsicotici), ingrassamento e dipendenza. Un altro potenziale effetto collaterale degli antidepressivi sugli uomini è la riduzione della libido, cioè la riduzione del piacere durante l’attività sessuale. La differenza la fa la dose con la quale questi farmaci vengono assunti e il loro rapporto costo/beneficio.
Continua a leggere:
- Successivo: Disturbi ossessivi-compulsivi
- Precedente: L'attacco di panico, le fobie e ii disturbo d'ansia generalizzato
Dettagli appunto:
- Autore: Vincenzo Sorgente
- Università: Università degli Studi di Firenze
- Facoltà: Medicina e Chirurgia
- Corso: Scienze e Tecniche dello Sport e delle Attività Motorie Preventive e Adattate
- Esame: Psichiatria
- Docente: Francesco Rotella
Altri appunti correlati:
- Psicopatologia differenziale
- Psicofarmacologia essenziale. Basi neuroscientifiche e applicazioni pratiche
- Psicologia Clinica
- Gestire lo stress nelle organizzazioni
- Psicopatologia dell'età evolutiva
Per approfondire questo argomento, consulta le Tesi:
Puoi scaricare gratuitamente questo appunto in versione integrale.